Chirurgie rétinienne
Traitement chirurgical des pathologies du segment postérieur
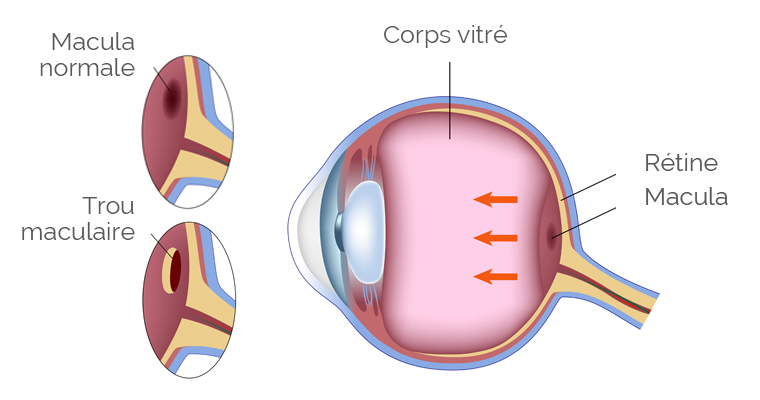
Trou maculaire
Qu'est ce qu'un trou maculaire?
Il correspond à un trou qui se forme au centre de la rétine, appelé macula. Il s’agit d’une pathologie survenant au décours d’un décollement postérieur du vitré.
Elle est liée à une adhérence particulière du vitré à la rétine au niveau de la macula.
La survenue d’un trou maculaire entraîne une baisse de l’acuité visuelle, l’apparition d’une tâche sombre centrale ou des déformations des lignes droites. Il s’agit d’une pathologie qui survient preferentiellement chez la femme entre 50 et 70 ans. De rares trous maculaires sont également observées dans les suites d’un traumatisme oculaire violent par contusion.
Comment se déroule l'intervention ?
Le traitement est chirurgical.
L’intervention peut dans la majorité des cas être réalisée en ambulatoire sous anesthésie ou loco-régionale. Elle consiste à retirer, sous microscope opératoire, le vitré (vitrectomie) puis à réaliser à l’aide d’une micro-pince un pelage de la membrane limitante interne de la rétine, notamment lorsque le trou est supérieur à 400 microns pour faciliter sa fermeture.
L’intervention se termine par l’injection d’une bulle de gaz fluoré dans l’œil. Votre chirurgien vous demandera parfois de respecter un positionnement strict « face vers le sol »pendant quelques jours afin d améliorer la ssèchement de la macula et d augmenter ses chances de fermetures. Tant que la bulle de gaz est présente , la vision est naturellement tres réduite. La bulle de gaz se résorbera progressivement au cours des semaines qui suivent l’opération.
Les suites de l'intervention
Les voyages en avion et les séjours en altitude sont contre-indiqués tant que persiste une bulle de gaz dans l’oeil. La récupération visuelle se fera très progressivement suite à la résorption complète de la bulle de gaz, souvent sur plusieurs mois. Elle dépendra de l’ancienneté, de la taille du trou et de l’obtention ou non de la fermeture du trou maculaire. Plus de 95% des trous sont refermés après l’intervention.
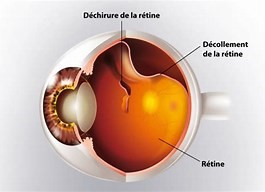
Décollement de rétine
Qu'est ce qu'un décollement de rétine?
Le décollement de la rétine est le plus souvent provoqué par l’apparition d’une ou plusieurs déchirures rétiniennes périphériques par lesquelles s’infiltre le liquide intraoculaire à l’origine du décollement.
Certaines conditions prédisposent au décollement de rétine : la myopie, la chirurgie de la cataracte, un traumatisme de l’oeil, des antécédents de décollement de la rétine controlatéral, des antécédents familiaux de décollement de rétine.
Le décollement de rétine se manifeste brutalement par la survenue d’une amputation sombre du champ visuel ou la perte totale de la vision lorsque la zone centrale de la rétine (la macula) se soulève justifiant une consultation en urgence. Des signes peuvent précéder ceux du décollement de rétine et sont en rapport avec la déchirure retinienne à l’origine du décollement : eclairs lumineux furtifs (phosphenes), petits points noir dans le champs visuel , impression d une pluie de suie (traduisant une hémorragie dans le corps vitré). L’œil n est aucunement douloureux.
Comment se déroule l'intervention ?
Le décollement de rétine est une urgence chirurgicale. L’intervention doit être programmée le plus rapidement possible. Elle est réalisée dans la majorité des cas dans le service de chirurgie ambulatoire sous anesthésie générale ou loco-régionale. Il s’agit d’un geste chirurgical réalisé sous microscope opératoire consistant à réappliquer la rétine décollée après réalisation d’une vitrectomie (ablation du vitré), traiter les déchirures par cryo-application ou laser et mettre en place un tamponnement par gaz fluorés (SF6, C2F6 ou C3F8) ou huile de silicone de façon à maintenir la rétine en place durant la cicatrisation.
Lorsqu’un tamponnement par gaz est utilisé, votre chirurgien vous demandera de respecter un positionnement strict qui conditionne la réussite de la chirurgie. Il est impératif de respecter ce positionnement.
La bulle de gaz se résorbera progressivement au cours des semaines qui suivent l’opération.
Les suites de l'intervention
Les voyages en avion et les séjours en altitude sont contre-indiqués tant que persiste une bulle de gaz dans l’oeil. La récupération visuelle se fera très progressivement suite à la résorption complète de la bulle de gaz, souvent sur plusieurs mois. Elle dépendra de l’ancienneté, de la taille du trou et de l’obtention ou non de la fermeture du trou maculaire. Plus de 95% des trous sont refermés après l’intervention.
Membrane épirétinienne maculaire
Qu'est ce qu'une membrane épirétinienne maculaire?
Une membrane pré-maculaire correspond à la formation d’une très fine pellicule fibro cellulaire, contractile, qui recouvre et plisse et épaissi le centre de la rétine appelé macula. Il s’agit d’une pathologie habituellement liée au vieillissement de l’œil. D’autres causes, plus rares, sont possibles comme la myopie forte, un historique de déchirure rétinienne, de décollement de rétine opéré, d’occlusion veineuse rétinienne, de rétinopathies diabétique ou d’uvéite.
Cette membrane peut entraîner soit des déformations visuelles (lignes déformées ou métamorphopsies) soit une baisse d’acuité visuelle qui s’ agravent progressivement plus ou moins rapidement.
Le diagnostic est basé sur la visualisation de la membrane et son retentissement sur l’anatomie de la macula. L’examen du fond d’œil, la réalisation de photographies de la rétine par l’interposition de filtres et surtout l’OCT sont les moyens communs du diagnostic. Epaississement, plissement, hémorragie et ischémie des fibres optiques sont les signes les plus fréquemment associés à cette membrane
Comment se déroule l'intervention ?

Le traitement est chirurgical.
L’intervention peut dans la majorité des cas être réalisée en ambulatoire sous anesthésie ou loco-régionale. Elle consiste à retirer, sous microscope opératoire, le vitré (vitrectomie) puis à réaliser à l’aide d’une micro-pince un pelage de la membrane limitante interne de la rétine, notamment lorsque le trou est supérieur à 400 microns pour faciliter sa fermeture.
L’intervention se termine par l’injection d’une bulle de gaz fluoré dans l’œil. Votre chirurgien vous demandera parfois de respecter un positionnement strict « face vers le sol »pendant quelques jours afin d améliorer la ssèchement de la macula et d augmenter ses chances de fermetures. Tant que la bulle de gaz est présente , la vision est naturellement tres réduite. La bulle de gaz se résorbera progressivement au cours des semaines qui suivent l’opération.
Rétinopathie proliférante
Qu'est ce qu'une rétinopathie proliférante?
La rétinopathie diabétique proliférant est une atteinte de votre rétine en lien avec le diabète (rétinopathie diabétique) compliquée par l’apparition de vaisseaux anormaux à la surface de la rétine ou de la tête du nerf optique. Ces vaisseaux anormaux occasionnent des hémorragies dans le vitré et/ou des décollements tractionnels de la rétine et/ou un glaucome néovasculaire.
Une intervention chirurgicale permet d’enlever le sang dans le vitré, de prévenir ou traiter un décollement de rétine, ou un glaucome néovasculaire.
Comment se déroule l'intervention ?
L’opération de vitrectomie pour rétinopathie diabétique proliférante est réalisée alors que le patient est installé sur le dos, en milieu chirurgical stérile et sous microscope après anesthesie loco regionale, rarement sous anethésie générale. Elle consiste, par un geste chirurgical endoculaire, à retirer le vitré (vitrectomie). Selon les cas, des gestes complémentaires seront associés : coagulation des néovaisseaux, section des brides, laser endoculaire, injections intraoculaires (anti-VEGF, corticoïde, gaz, huile de silicone), suture d’un matériel synthétique sur la paroi externe de l’œil, pelage maculaire. Une immobilisation minimale de quelques heures est nécessaire. Le mode d’hospitalisation est ambulatoire.
Les suites de l'intervention
Les soins post-opératoires sont réduits à l’instillation de collyres, plus ou moins d’une pommade et au port d’une protection oculaire selon des modalités et durant une période qui vous seront précisées par votre chirurgien.
Les complications sévères de l’opération de vitrectomie pour rétinopathie diabétique proliférante sont assez rares. Une récidive de l’hemorragie intra vitréenne est en revanche fréquente dans les jours qui suivent l’intervention d’evolution rapidement favorable.
Hémorragie intra-vitréenne (HIV)
Qu'est ce qu'une hémorragie intra-vitréenne (HIV)
Le terme « vitré », ou « corps vitréen », désigne le gel qui occupe la majeure partie du volume intra-oculaire (80% environ). Il occupe la partie postérieure de l’oeil. Ce gel est transparent. Il est composé d’eau, de fibres de collagène et d’acide hyaluronique. La disposition de ces molécules est très particulière et permet au vitré d’être transparent. De manière schématique, il faut considérer le corps vitréen comme une poche : sa paroi, ou « hyaloïde », est adhérente aux structures oculaires qui l’entourent : le cristallin, en avant, la rétine et ses différents éléments en arrière. son centre est le vitré central. Une hémorragie intra-vitréenne (HIV) est un saignement qui survient à l’intérieur de la cavité vitréenne. Ce saignement peut venir de la partie antérieure de l’oeil (de l’iris notamment), mais il provient le plus souvent de la partie postérieure, en particulier de la rétine. Principales causes de survenue : Décollement postérieur du vitré : le vitré peut léser un vaisseau sanguin rétinien en se décollant, ce qui peut déclencher une hémorragie ; Une déchirure de la rétine, qui complique le décollement postérieur du vitré ; Malformation vasculaire (anévrisme rétinien, tumeur vaso-proliférative…) ; Rétinopathie proliférante par ischémie rétinienne (diabète, occlusion veineuse, post radiotherapie… Dégénérescence maculaire liée à l’âge ; Tumeurs oculaires Une hemorragie sous arachnoidienne par rupture d’un anevrysme cérébral (syndrome de Terson) Un traumatisme de l’œil Il arrive également qu’aucune cause d’hémorragie ne soit retrouvée par le bilan ophtalmologique.
Symptomes
L’hémorragie intra-vitréenne est une cause de baisse de vision rapide, d’importance variable et toujours indolore. Le saignement, à son début, est souvent décrit par le patient comme un phénomène de « pluie de suie ». Il diffère ainsi des corps flottants, classiquement peu nombreux et moins mobiles. Devant une telle situation, un examen ophtalmologique urgent est vivement recommandé. Prise en charge Hydratation et repos Il est conseillé au patient de s’hydrater abondamment, par voie orale et de boire 1,5 à 2 litres d’eau par jour, en l’absence de contre-indication cardio-vasculaire. Cette attitude classique n’a, par contre, pas montré ses preuves sur le plan scientifique. Le repos est également vivement conseillé, en évitant les déplacements ou les exercices inutiles. Surveillance L’évolution d’une hémorragie intra-vitréenne est variable. Parfois, le sang se lave spontanément en quelques jours ou semaines, avec une restauration complète de la vision.
Traitement de la cause de l’hémorragie
Il est fondamental de chercher l’origine du saignement et de prendre en charge une pathologie révélée par le saignement. Lorsqu’une déchirure rétinienne est diagnostiquée, un barrage au laser Argon doit être réalisé sans délai afin d’éviter l’apparition d’un décollement de rétine. Parfois, des injections intra-vitréennes d’anti-VEGF sont nécessaires, en cas de pathologie vasculaire rétinienne avec néo-vaisseaux rétiniens.
Quelle chirurgie ?
la vitrectomie : Parfois l’hémorragie se fixe et le sang coagule à l’intérieur de l’œil. Le traitement est, dès lors, plus complexe et souvent chirurgical. Il consiste à réaliser une ablation du vitré (vitrectomie), qui permet d’améliorer la vue et de réaliser la diagnostic de la cause de l’hémorragie, si celui ci n’avait pas encore pu être fait puis de le traitercomme du laser peropératoire.
